EDUCACIÓN MÉDICA
CÁNCER DE PRÓSTATA
FisiopatologíaFisiologíaClínicaTratamiento
FISIOPATOLOGÍA: EL DESARROLLO DEL CÁNCER DE PRÓSTATA
Varios estudios experimentales han demostrado que las células luminales son la célula supuesta de origen del cáncer de próstata, principalmente debido a los marcadores de células luminal presentes en este tipo de cáncer, además de la ausencia de células basales. Sin embargo, varios estudios recientes han proporcionado evidencia de que las células epiteliales basales y/o luminales podrían iniciar el tumor. Se ha planteado la hipótesis de que las células iniciadoras residen entre un subconjunto de células epiteliales capaces de repoblar el lumen prostático después de la involución mediada por terapia de privación de andrógenos (ADT).
Los autores determinaron que ambos tipos de células son capaces, independientemente, de dar lugar a cáncer de próstata cuando se combinan con deleción de PTEN (es un importante gen supresor de tumores en cáncer de próstata). Sobre la base de estos estudios no hay una respuesta definitiva para qué tipo de célula da lugar al cáncer de próstata. Es posible que los genes que controlan el estado de diferenciación sean variables entre los sistemas de modelo de experimentación o tipos de células y, dada la importancia de estos factores en el estado de la enfermedad, influyan en la formación y progresión de dicho cáncer Los mecanismos involucrados en la progresión tumoral independiente de andrógenos se explican en la imagen siguiente.
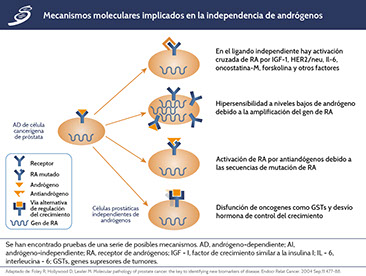
El papel de los genes en el cáncer de próstata
No es sorprendente que muchos genes estén asociados con la regulación del ciclo celular y la proliferación celular, y que estén implicados en el desarrollo de neoplasias. Las mutaciones de p53 son comunes en el cáncer de próstata, particularmente en enfermedad avanzada. La acumulación nuclear aberrante de la proteína p53 es un factor pronóstico negativo para la supervivencia libre de enfermedad, según lo comentado en estudio. El gen supresor de tumores, PTEN, se encuentra en el cromosoma 10q23 en una región en la que la pérdida de heterozigosidad se produce con frecuencia en el cáncer de próstata y codifica una fosfatasa que regula negativamente la progresión del ciclo celular. La pérdida de PTEN a nivel de ADN y proteína se ha descrito en 25-33% de los tumores de próstata avanzados; a su vez, la pérdida de PTEN se ha asociado con el aumento de la puntuación de Gleason y el riesgo de recurrencia clínica.
La proteína quinasa Akt es inhibida por PTEN, y un resultado descendente significativo de esto es la regulación negativa de la expresión de genes que están bajo el control transcripcional del receptor de andrógenos. El proto-oncogén c-met codifica el factor de crecimiento y su expresión aumenta de la mano con la puntuación de Gleason, y más del 90% de los especímenes metastásicos fueron positivos para c-met; se ha encontrado particularmente alto en las metástasis óseas y también ocurre en el estroma óseo normal, lo que plantea la cuestión de si es parcialmente responsable de la tendencia de los tumores de próstata a metastatizar a los sitios óseos. Mutaciones y alteraciones en la expresión de la AR y proteínas relacionadas, son claramente importantes en el cáncer de próstata; mientras tanto, el gen del esteroide 5a-reductasa activa la testosterona convirtiéndola en DHT, una sustitución de aminoácidos que confiere mayor actividad enzimática se asocia con un riesgo ligeramente mayor de cáncer de próstata.
Clínica del cáncer de próstata
Los signos y síntomas que se presentan en el cáncer de próstata pueden ser muy variados, sin embargo, en la mayoría de los casos en sus etapas iniciales este tipo de cáncer no presenta sintomatología, es entonces que en el cáncer avanzado pueden presentarse de manera más frecuentes una serie de signos y síntomas de alerta como son:
- Presencia de problemas al orinar, por ejemplo, flujo urinario lento, polaquiuria (aumento del número de micciones o aumento en la frecuencia miccional) que puede estar acompañada también principalmente por nicturia (aumento de la frecuencia en la emisión de orina durante la noche)
- Presencia de hematuria (sangre en orina), también puede haber presencia de sangre en el semen
- Presencia de parestesias (sensación de hormigueo, adormecimiento) así como debilidad en piernas y pies, llegando a presentarse en los casos avanzados de cáncer de próstata, pérdida de control de esfínteres en vejiga e intestinos, principalmente debido a metástasis que pueden comprimir la médula espinal
Presencia de dolor principalmente en caderas, columna vertebral y en torax especialmente en costillas. También puede haber presencia de dolor en otras áreas corporales debido a que el cáncer puede llegar a ser invasivo en huesos.
Referencias
1. Schrecengost R, Knudsen KE. Molecular pathogenesis and progression of prostate cancer. Semin Oncol. 2013;40:244-58.
2. Foley R, Hollywood D, Lawler M. Molecular pathology of prostate cancer: the key to identifying new biomarkers of disease. Endocr Relat Cancer. 2004;11:477-88.
3. Fausto Rojas Durán. El receptor de andrógenos en la fisiopatología prostática. Neurobiolología Revista Electrónica [Mayo 2011]. Disponible en: http://www.uv.mx/eneurobiologia/vols/2011/4/Rojas-etal/HTML.html [Revisado en Agosto 2017].
4. American Cancer Society. Signs and Symptoms of Prostate Cancer. Early Detection, Diagnosis, and Staging. Detection and Diagnosis [Febrero 2016] Disponible en: https://www.cancer.org/cancer/prostate-cancer/detection-diagnosis-staging/signs-symptoms.html [Revisado en Agosto 2017]
Aviso de privacidad
Diseño: A. Victoria Pérez
